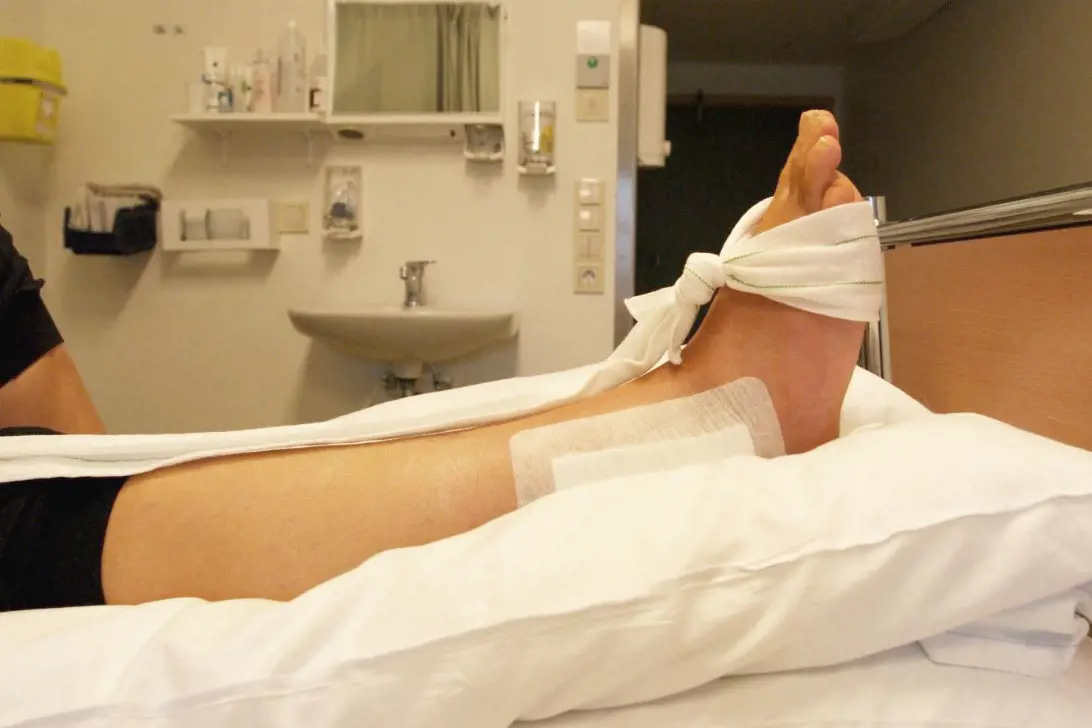
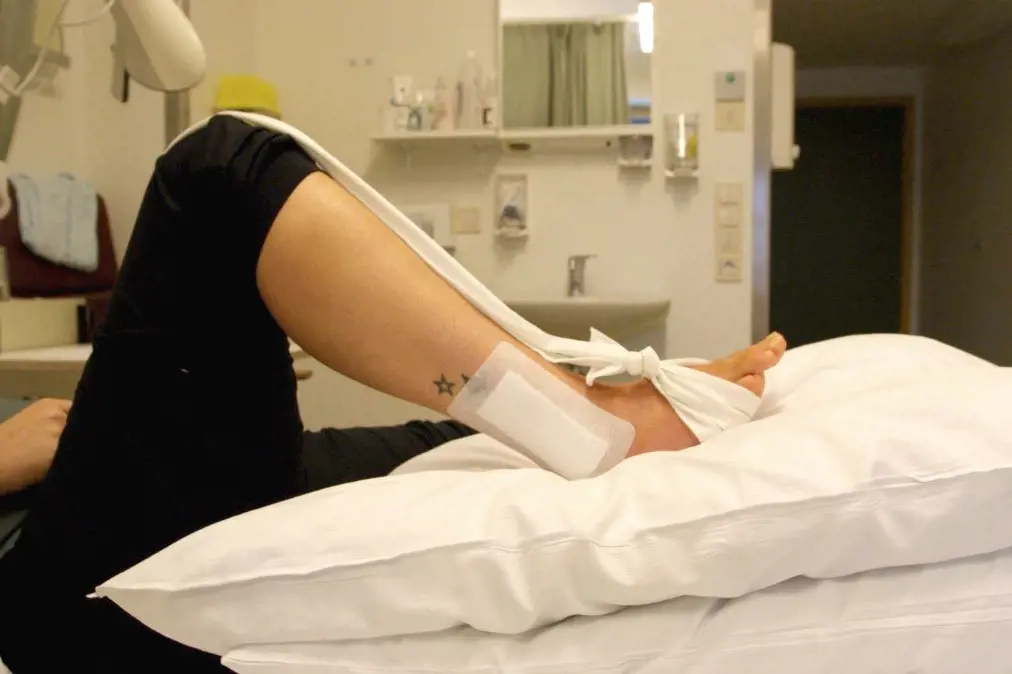
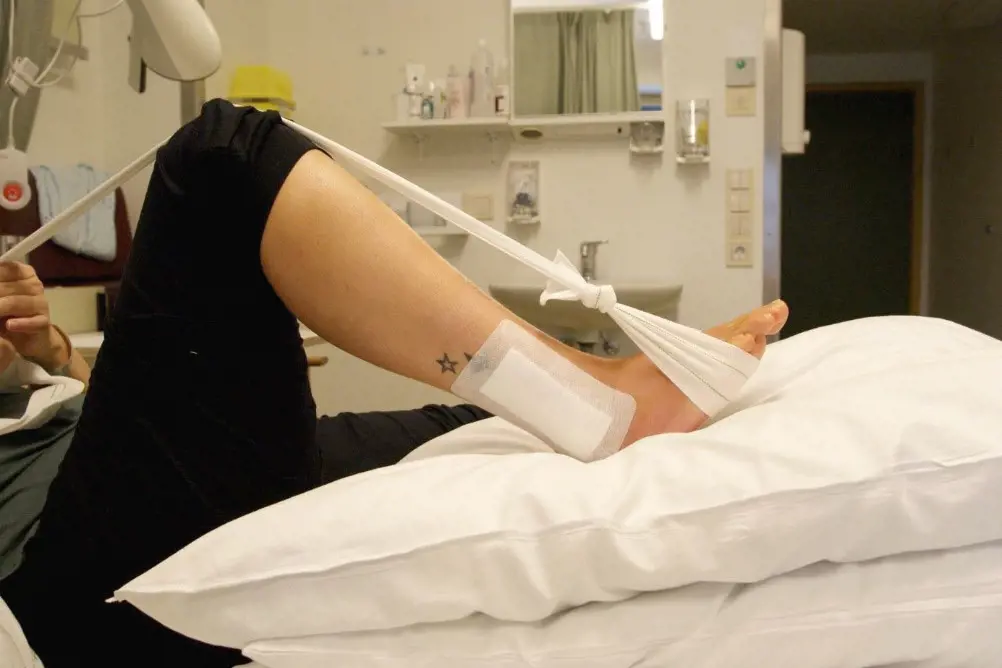
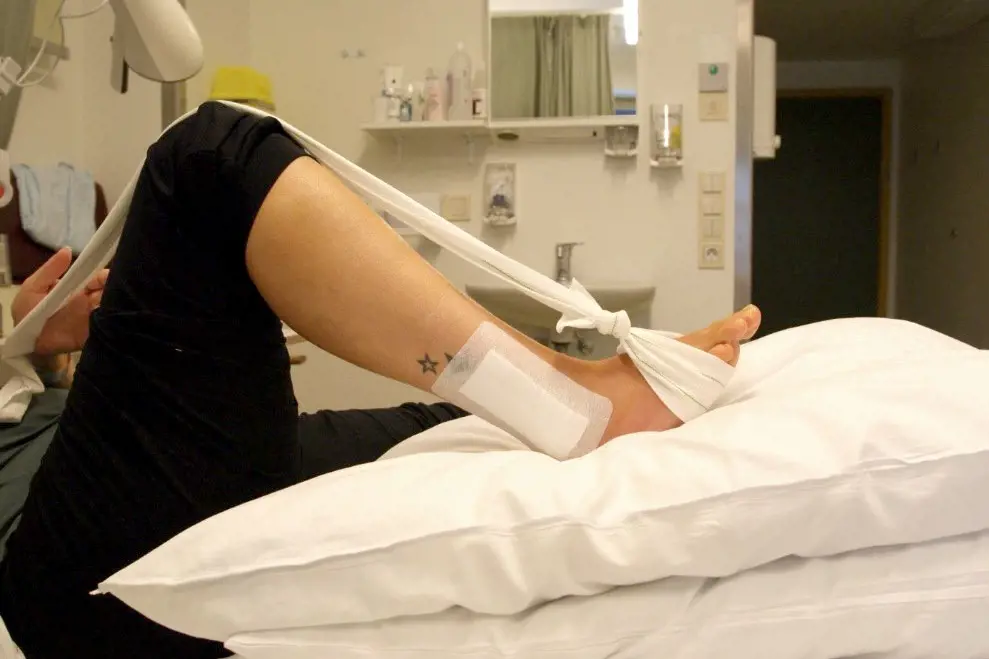
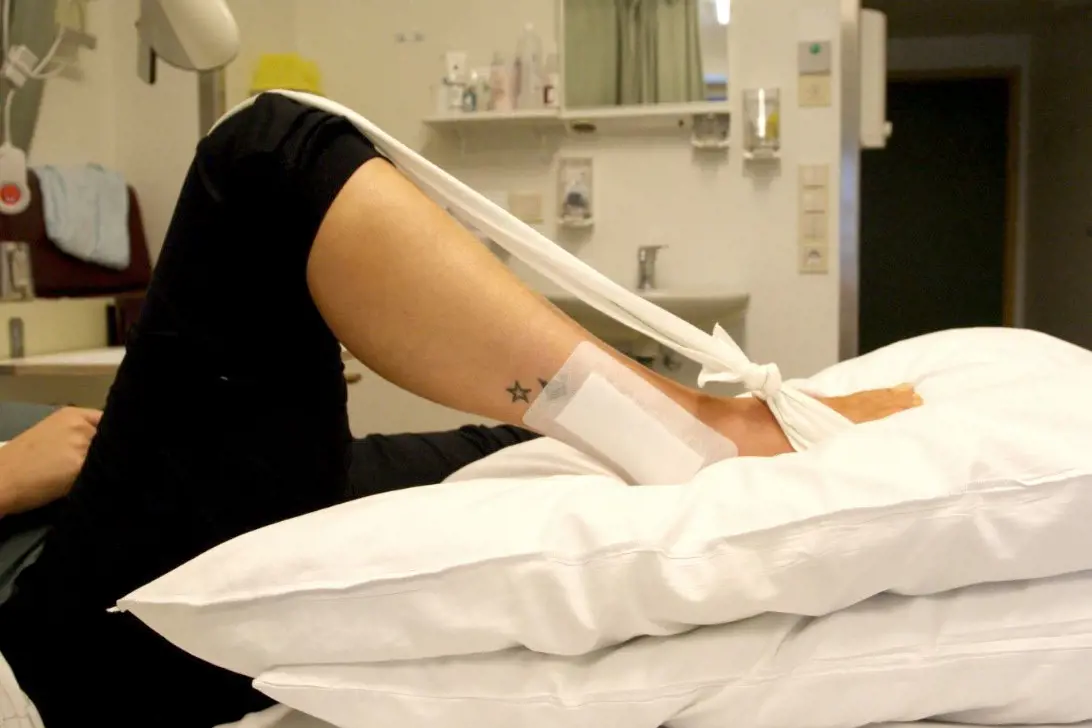
Det er viktig at ankelen holdes hevet over hjertehøyde i ventetiden. Du må derfor stort sett holde sengen frem til operasjonen kan gjennomføres. Ankelen hovner opp etter skade og ved stor hevelse er det ikke anbefalt å operere. Bevegelse av tær og høyt hevet ankel kan hjelpe på å redusere hevelsen.
Faste
Før operasjonen/undersøkelsen må du faste. Hvis du ikke møter fastende, kan det hende vi må avlyse eller utsette timen.
De siste 6 timene før operasjon eller undersøkelse skal du ikke spise mat eller drikke melk/melkeprodukter. Barn kan få morsmelkerstatning inntil 4 timer før operasjonen/undersøkelsen, og morsmelk inntil 3 timer før. De siste 2 timene skal du unngå tyggegummi, drops, snus og røyk, fordi dette kan øke mageinnhold og magesyre.
Frem til 2 timer før operasjonen/undersøkelsen kan voksne drikke klare væsker. Barn kan drikke klare væsker frem til 1 time før.
Klare væsker er: Vann, saft, juice uten fruktkjøtt, brus, te og kaffe uten melk.
Alle kan svelge medisiner med et lite glass vann inntil 1 time før. Du kan pusse tenner og skylle munnen når som helst.
- Mat og melk/melkeprodukter: Stoppes 6 timer før
- Klare væsker, tyggegummi, drops, snus og røyk: Stoppes 2 timer før
- Klare væsker, barn: Stoppes 1 time før
Hvis du likevel har spist eller drukket utenom de tidene som står her må personalet få vite det. Før enkelte inngrep skal du drikke en bestemt mengde næringsdrikk. Hvis dette gjelder deg, vil du få beskjed.